― なぜ「安静にしても良くならない」のか ―
「しばらく様子を見ましょう」
「筋トレをすれば良くなると言われた」
「手術までは必要ないと言われた」
それでも、
内側の膝の痛みが何ヶ月も続いている
そんな人は少なくありません。
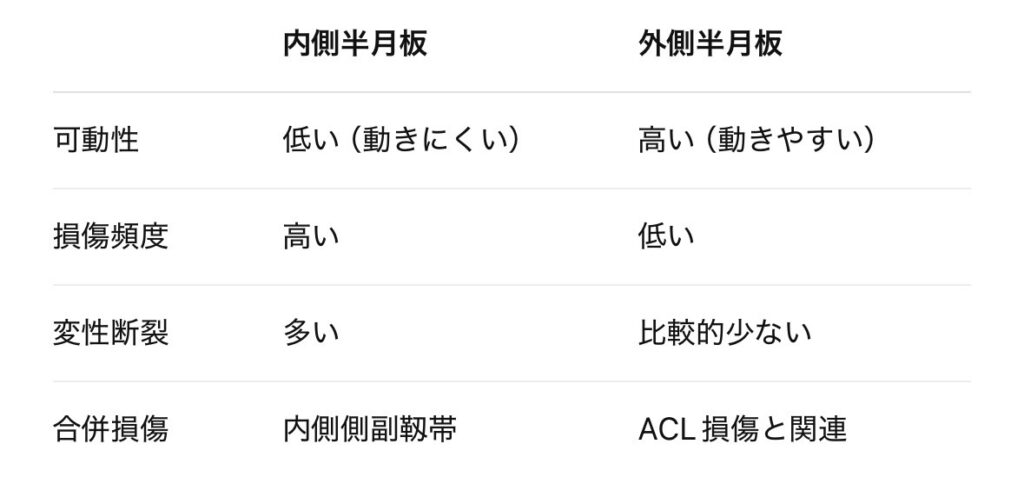
内側半月板損傷が“治りにくい”のには、
はっきりした共通点があります。
そもそも内側半月板は「治りにくい構造」
内側半月板は
可動性が低い 内側側副靱帯(MCL)と連結 荷重ストレスを受けやすい
👉 もともと逃げ場がない構造
そのため、
「ちょっと休めば治る」という前提がそもそも合わないケースが多いのです。
共通点①:体重のかけ方が変わっていない
治りにくい人の多くに見られるのが、
立つと無意識に内側荷重 片脚立ちで膝が内に入る 靴底の内側だけ減る
これは
👉 内側半月板に“毎日リハビリ以上の負荷”をかけ続けている状態
どんな施術や運動をしても、
日常動作が変わらなければ回復は進みません。
共通点②:内側広筋(VMO)が使えていない
内側半月板を守る最大の筋肉が
**内側広筋(VMO)**です。
しかし実際は、
太もも前は張るが内側は使えていない スクワットすると膝が内に流れる 階段で痛みが出る
👉 「鍛えているつもり」で、守れていない
という状態が非常に多い。
共通点③:股関節が“動かない”まま膝を使っている
股関節内旋・外旋が硬い しゃがむと膝主導になる 歩行時に骨盤が動かない
このタイプは
👉 本来股関節で受ける負荷を、膝が代償
結果、内側半月板が慢性的に酷使されます。
共通点④:「炎症」と「変性」を同じものだと思っている
内側半月板の痛みは
急性炎症 慢性変性
この2つが混在していることが多い。
炎症期なのに動かしすぎる
変性期なのに安静にしすぎる
👉 フェーズの見誤りが、回復を長引かせます。
内側半月板が回復に向かう条件
荷重ラインの修正 股関節主導の動作獲得 VMOを「使える筋」に戻す 炎症と変性の切り分け
膝を治す、ではなく
「身体の使い方を治す」
これが、内側半月板には不可欠です。
参考文献
1.Kapandji IA. Physiology of the Joints Vol.2
2.Neumann DA. Kinesiology of the Musculoskeletal System
3.Magee DJ. Orthopedic Physical Assessment